Una sesión sobre los valores del médico de familia, el burnout y cómo prevenirlo (2ª parte)
Darwish Mateos S.
Médica especialista en Medicina Familiar y Comunitaria. Centro de Salud Doctor Manuel Polaina Bailón. Mengíbar (Jaén), Servicio Andaluz de Salud
DOI: 10.82033/MEDFAMANDAL.2025.RR1555
Recibido el 30-05-2025, aceptado para publicación el 11-06-2025Ver y descargar artículo en pdf
La Medicina Familiar y Comunitaria (MFyC) no es simplemente una especialidad médica, sino un compromiso con las personas, sus circunstancias y su entorno. A diferencia de otras disciplinas, su campo de actuación no se limita a un órgano o aparato específico, sino que se extiende a lo largo del ciclo vital del ser humano, abordando la enfermedad y promoviendo la salud desde una perspectiva biopsicosocial.
Como se exponía en el anterior artículo (1ª parte) (*), el médico de familia se enfrenta a la complejidad y a la incertidumbre de forma cotidiana, elementos que exigen no solo conocimientos clínicos, sino también habilidades comunicativas, empatía, escucha activa y un compromiso ético constante. La longitudinalidad, la accesibilidad, la atención centrada en la persona, la integralidad y la continuidad asistencial son valores esenciales de la especialidad que contribuyen a generar vínculos sólidos con los pacientes, a mejorar la calidad de vida y a optimizar los resultados en salud (1).
Sin embargo, estos valores pueden verse amenazados cuando los profesionales trabajan en contextos organizativos y estructurales que dificultan su puesta en práctica. La sobrecarga asistencial, la burocratización, la escasez de recursos, la presión del tiempo y la falta de reconocimiento profesional generan frustración, desgaste y, en muchos casos, desmotivación. Así, se produce una desconexión entre los valores declarados y la realidad vivida.
EL BURN-OUT. LA ENFERMEDAD DE LA PROFESIÓN
En 1974 Herbert Freudenberger define el burn-out como: «Un conjunto de síntomas médico-biológicos y psicosociales inespecíficos, que se desarrollan en la actividad laboral, como resultado de una demanda excesiva de energía».
- Agotamiento emocional (AE), que es la disminución de recursos emocionales y personales del profesional. Se traduce en fatiga mental, física y emocional no proporcional a la carga de trabajo.
- Despersonalización (DP), consecuencia del AE. La falta de recursos emocionales lleva al profesional a protegerse frente al usuario, deja de verlo como una persona y lo trata como un objeto, y se inicia una falta de empatía y de implicación.
- Realización personal (RP), factor protector frente al burnout. El profesional con realización personal alta está motivado, siente que influye positivamente sobre la vida de los pacientes, y es capaz de tratar los problemas emocionales con calma y seguridad.
Los profesionales más vulnerables a padecer burnout son aquellos con interacciones humanas de carácter intenso y duradero (2). El desgaste profesional no solo incide en el propio profesional sino también en los pacientes, con especial relevancia a los efectos adversos (EA), definidos como accidentes inesperados que causan algún daño y que son consecuencia directa de la asistencia sanitaria que recibe el paciente y no de la enfermedad que padece (3). La etiología de los EA es multicausal y en su origen están implicados factores relacionados con la prescripción de fármacos, con la comunicación, con la gestión y con los cuidados. Los EA están vinculados, en mayor medida, con los factores estresantes a los que está sometido el médico de familia como son la sobrecarga de demandas asistenciales y los refuerzos percibidos, la falta de autonomía profesional, el deterioro del clima laboral y la falta de apoyo de la organización (4).
En el estudio Minimizing Error, Maximizing Outcome (MEMO) se reportó que los médicos estresados e insatisfechos laboralmente tienen una mayor probabilidad de cometer errores y de ofrecer una atención subóptima al paciente (5). Asimismo, la ansiedad duplica el riesgo de burnout entre el personal de los equipos de atención primaria, cifra que llega al triple en el caso de los médicos de familia (6). En un metaanálisis de 47 estudios sobre 42.473 médicos, se indica que el burnout se relaciona con el doble de probabilidades de estar involucrados en incidentes de seguridad del paciente (7).
ALGUNAS CIFRAS SOBRE EL BURNOUT
En una investigación realizada en España y América Latina se obtuvo como resultado que la prevalencia del burnout en el personal de salud fue: del 14,9% en España, del 14,4% en Argentina, del 7,9% en Uruguay, del 4,2% en México, del 4% en Ecuador, del 4,3% en Perú, del 5,9% en Colombia, del 4,5% en Guatemala y del 2,5% en El Salvador (8). Mientras que en México un estudio constató que «el desgaste profesional y deterioro en la calidad de vida de los residentes desde el inicio de sus estudios, manteniéndose durante el primer año» (9).
El 72% de los participantes son mujeres. La prevalencia de burnout es del 33,8%, siendo del 25,6% el agotamiento emocional, 37,9% la despersonalización y 52,9% la baja realización personal. La prevalencia aumenta de forma significativa en todas las dimensiones a partir del segundo año de residencia, excepto en la realización personal. La prevalencia de malestar emocional es del 40,4%, sin diferencias significativas según año de residencia.
¿BURNOUT EN RESIDENTES DE MFyC?
En un estudio en Unidad Docente de Cataluña: de los residentes con malestar psicológico, el 50,0% presenta también burnout, mientras que este porcentaje es del 22,1% entre los que no presentan malestar psicológico (10). La prevalencia de malestar emocional y de burnout (especialmente en baja realización personal) es elevada en los residentes de Medicina Familiar y Comunitaria. Esta es superior a la descrita en estudios previos para otros colectivos de profesionales de la salud y se debe tener en cuenta para desarrollar medidas preventivas.
¿PUEDE TRATARSE/PREVENIRSE?
Este síndrome se puede evitar si se diseñan e implementan, oportunamente, estrategias para fortalecer el bienestar individual, la conciliación laboral y el desarrollo personal de los profesionales de la salud. Existen evidencias del beneficio de intervenciones y conductas que ejercen un efecto protector y de recuperación dirigidos al propio profesional como planes de autocuidado, prácticas contemplativas (11), implementación de microprácticas, y en casos más severos, soporte con profesionales de la salud mental (12,13).
Es fundamental que las propuestas sean realistas y adaptables, sin limitarse solo a enunciados atractivos que luego no se ejecutan. Establecer reuniones en los equipos, crear oportunidades de revisión y aprendizaje de lo vivido, crear planes de cuidado, estrategias de liderazgo individual o colectivo, solicitar apoyo externo (un psicólogo) son muy importantes, pero pierden valor y utilidad si no se respaldan con la adecuada dotación de personal y recursos en los centros de salud, si no se escuchan y se actúa sobre las necesidades de los profesionales, y si no se motiva a los nuevos especialistas en formación para que sean ellos también los que en el futuro ejerzan su profesión con satisfacción y sin quemarse.
GESTIÓN DE LA PRÁCTICA COTIDIANA: TRABAJAR LOS VALORES CON ACT
La Flexibilidad Psicológica (FP) (figura) es el mecanismo que nos permite afrontar los retos que nos impone el mundo, en palabras de Hayes se define como: “la capacidad de sentir y de pensar con apertura mental, de asistir voluntariamente a la experiencia del momento presente y de avanzar en las direcciones que son importantes para nosotros, al tiempo que forjamos hábitos que nos permiten vivir de un modo congruente con nuestros valores y aspiraciones” (14). Se trata de aprender a no evitar lo que nos resulta doloroso y a aproximarnos al sufrimiento, para poder vivir una vida llena de sentido y de propósito.
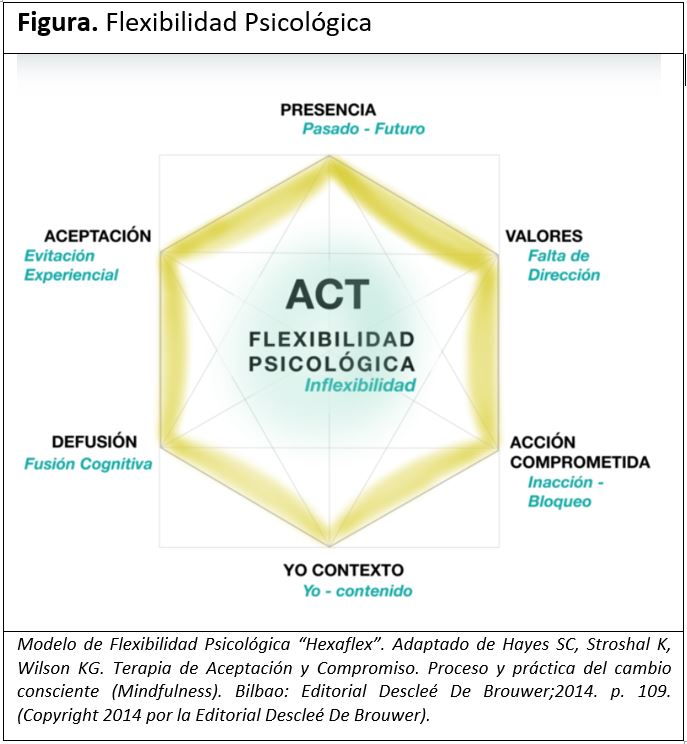
Un concepto contrario a éste es el de Rigidez Cognitiva que brevemente, no es más que un intento de evitar las emociones o pensamientos negativos que son consecuencia de experiencias vitales difíciles por las que todos pasamos y que dependen de nuestra historia particular. De acuerdo con O’Conell, esa rigidez psicológica puede convertirse en un predictor de ansiedad, depresión, abuso de sustancias, estrés, trastornos alimenticios y casi todo el resto de trastornos psicológicos y conductuales (14).
La felicidad en el trabajo puede ser algo disponible, al alcance de todos; no es sinónimo de ausencia de malestar, implica ciertas habilidades que no siempre hemos desarrollado conscientemente y que pueden trabajarse con programas de terapia de tercera generación como el de ACT (Terapia de Aceptación y Compromiso) basado en el mindfulness.
Este sistema se basa en profundizar en seis pilares fundamentales:
- Conexión: implica vivir en el momento presente, enfocados y participando plenamente en lo que la vida nos trae.
- Valores: no se refiere al concepto moral de lo que hacemos, sino a lo que declaramos valioso o realmente importante.
- Acción comprometida: dirigir nuestras acciones a lo que es necesario para crear una vida valiosa para sí.
- Yo contexto / yo observador: perspectiva de nosotros mismos que nos permite ver todo lo que sucede en nuestro mundo interno.
- De-fusión: relacionarnos con nuestros pensamientos de manera nueva, sin que controlen nuestras acciones.
- Aceptación: dar lugar a las sensaciones, pensamientos y emociones difíciles sin tratar de controlarlos o evitarlos.
CONCLUSIONES
Identificar y conectar con nuestros valores profesionales como médicos de familia, refuerza la motivación por nuestra labor, nos muestra la importancia de lo que desempeñamos y puede aumentar el bienestar tanto de médicos especialistas como residentes y futuros profesionales.
El burnout cursa con falta de conexión con estos valores. Puede derivarse de una falta herramientas individuales para afrontar las dificultades pero también de recursos y organización laboral. Existen herramientas psicológicas para prevenirlo, pero es necesario también el compromiso de todos los niveles de la administración y gestión profesional.
Trabajar sobre nuestros valores profesionales con herramientas como ACT, nos ayuda a mejorar nuestra flexibilidad psicológica. Esto contribuiría a que nuestro desempeño se haga de una manera plena y satisfactoria.
Bibliografía
(*) Darwish Mateos S. Una sesión sobre los valores del médico de familia, el burnout y cómo prevenirlo (1ª parte). Med fam Andal. 2025; 26: 38-45. Disponible en: https://www.samfyc.es/revista/una-sesion-sobre-los-valores-del-medico-de-familia-el-burnout-y-como-prevenirlo-1a-parte/
- Álvarez Montero S. Una vuelta a los valores centrales en medicina de familia. Aten Primaria. 2017;49(4):248-252. https://doi.org/10.1016/j.aprim.2016.06.01
- Vilà M, Cruzate C, Orfila F, Creixell J, González MP, Davins J. Burnout y trabajo en equipo en los profesionales de Atención primaria. Aten Primaria. 2015; 47: 25-31.
- Agencia de Calidad del Sistema Nacional de Salud. Estudio sobre la seguridad de los pacientes en atención primaria de salud. Ministerio de Sanidad y Consumo; 2008. Disponible en: https://www.sanidad.gob.es/organizacion/sns/planCalidadSNS/docs/estudio_apeas.pdf
- Denning M, Goh ET, Tan B, Kanneganti A, Almonte M, Scott A, et al. Determinants of burnout and other aspects of psychological well-being in healthcare workers during the Covid-19 pandemic: A multinational cross-sectional study. PLoS One. 2021;16:e0238666.
- Williams ES, Manwell LB, Konrad TR, Linzer M. The relationship of organizational culture, stress, satisfaction, and burnout with physician-reported error and suboptimal patient care: results from the MEMO study. Health Care Manage Rev. 2007; 32:203-212. https://doi.org/10.1097/01.HMR.0000281626.28363.59
- Goldberg DG, Soylu TG, Grady VM, Kitsantas P, Grady JD, Nichols LM. Indicators of Workplace Burnout among Physicians, Advanced Practice Clinicians, and Staff in Small to Medium-Sized Primary Care Practices. J Am Board Fam Med. 2020; 33:378-385. https://doi.org/10.3122/jabfm.2020.03.190260
- Panagioti M, Geraghty K, Johnson J, Zhou A, Panagopoulou E, Chew-Graham C, et al. Association Between Physician Burnout and Patient Safety, Professionalism, and Patient Satisfaction: A Systematic Review and Meta-analysis. 2018; 178:1317-1331.
- Arayago R, González A, Limongi M, Guevara H. Síndrome de Burnout en residentes y especialistas de anestesiología. Rev Salus UC. 2016; 20:13-21.
- Medina ML, Medina MG, Gauna N, Molfino L, Merino L. Prevalencia del síndrome de burnout en residentes de Pediatría de un hospital. Rev Inv Ed Med. 2017; 6:160-168.
- Ovejas-López A, Izquierdo F, Rodríguez-Barragán M, Rodríguez-Benítez J, Garcia-Batanero M, Alonso-Martínez M, Alonso-Masanas C. Burnout y malestar psicológico en los residentes de Medicina Familiar y Comunitaria. Aten Primaria. 2020;52(9): 608-616. https://doi.org/10.1016/j.aprim.2020.02.014
- Aranda Auserón G, Elcuaz Viscarret MR, Fuertes Goñi C, Güeto Rubio V, Pascual Pascual P, Sainz de Murieta García de Galdeano E. Evaluación de la efectividad de un programa de mindfulness y autocompasión para reducir el estrés y prevenir el burnout en profesionales sanitarios de atención primaria. Aten Primaria. 2018; 50:141-150. https://doi.org/10.1016/j.aprim.2017.03.009
- Valiente Millán ML, Méndez Iglesias SM, Morales Serrano JM, Arroyo de la Rosa AJ. Cansados de estar cansados. El impacto de la pandemia en el colectivo de Medicina Familiar: valoración y propuestas de mejora. Rev Clin Med Fam. 2021; 14:169-172.
- Fessell D, Cherniss C. Coronavirus disease 2019 (COVID-19) and beyond: Micropractices for burnout prevention and emotional wellness. J Am Coll Radiol. 2020; 17:746-748. https://doi.org/10.1016/j.jacr.2020.03.013
- Biglan A, Hayes SC, Pistorello J. Acceptance and commitment: implications for prevention science. Prev Sci. 2008;9(3): 139-52. doi: 10.1007/s11121-008-0099-4. Epub 2008 Aug 9. PMID: 18690535; PMCID: PMC2727477.
- O´Connel M. Una vida valiosa. Los procesos de la terapia de aceptación y compromiso. Barcelona: Ediciones B; 2018.
