Hacia una (R)evolución en la Educación Médica: La Medicina Familiar y Comunitaria como Corazón del Grado
Casado Vicente V1 y Junta Rectora AMFE2
1PhD MD. Especialista en Medicina Familiar y Comunitaria. Senior. Acreditada por ANECA como Catedrática de Universidad. Presidenta Academia de Medicina de Familia de España. Sociedad Española de Medicina de Familia y Comunitaria (AMFE-semFYC)
2La Junta Rectora de AMFE está además compuesta (por orden alfabético) por Susana Aldecoa, Cruz Bartolomé, Guillermo García, Rosa Magallón, Remedios Martín, Elena Polentinos y Antoni Sisó
DOI: 10.82033/MedfamAndal.2026.AD1576
Para superar el reduccionismo del modelo biomédico, la AMFE-semFYC propone integrar la Medicina Familiar y Comunitaria (MFyC) como disciplina nuclear en el Grado de Medicina. La orientación profesional del Grado debería ser la correspondiente al denominado “médico de base” según la directiva europea y atendiendo al marco legal español. El 65% de las competencias a adquirir por el alumnado son propias de esta especialidad. La propuesta AMFE-semFYC busca formar «médicos de base» con enfoque holístico basado en métodos clínicos propios y con tres propuestas clave: una asignatura específica de 12 ECTS, presencia transversal de la MFyC a lo largo del grado y prácticas tuteladas de 1º a 6º curso. Como soporte estructural son claves la creación de Unidades Docentes Universitarias de MFyC, la presencia de profesorado vinculado y asociado suficiente y las practicas tuteladas en “Centros de Salud Universitarios”.
La plena integración de la MFyC en el Grado de Medicina es esencial para formar médicos que respondan a las necesidades reales del sistema sanitario y de la sociedad, mejorar los niveles de salud y fomentar la elección vocacional de la MFyC. La propuesta de la AMFE-semFYC es un llamado a superar el hospitalocentrismo académico y reconocer el alto valor científico, humano y social de la MFyC y de la Atención Primaria. Formar «médicos de base» competentes en la complejidad del ser humano es el camino para construir una base sólida sobre la cual edificar cualquier especialidad posterior, preparando al estudiantado para un futuro médico más humano, eficiente y equitativo.
Palabras clave: Medicina Familiar y Comunitaria. Atención Primaria. Grado en Medicina. Centros de Salud Universitarios. Transversalidad. Prácticas Clínicas Tuteladas
To overcome the reductionism of the biomedical model, AMFE-semFYC proposes integrating Family and Community Medicine (FCM) as a core discipline within the medical degree programme. The professional focus of the degree should correspond to that of the so-called ‘general practitioner’ as defined by the European directive and in accordance with the Spanish legal framework. 65% of the competencies to be acquired by students are specific to this speciality. The AMFE-semFYC proposal aims to train “general practitioners” with a holistic approach based on specific clinical methods and with three key proposals: a specific 12-ECTS module, the cross-cutting presence of FCM throughout the degree programme, and supervised placements from the 1st to the 6th year. Key structural supports include the creation of University Teaching Units for Family and Community Medicine, the presence of sufficient affiliated and associated teaching staff, and supervised placements in “University Health Centres”.
The full integration of Family and Community Medicine (F&CM) into the medical degree is essential for training doctors who can meet the real needs of the healthcare system and society, improve health outcomes, and encourage students to choose a career in F&CM. The proposal put forward by AMFE-semFYC is a call to move beyond academic hospital-centred approaches and to recognise the high scientific, human and social value of F&CM and primary care. Training ‘general practitioners’ who are competent in the complexity of the human being is the way to build a solid foundation upon which to develop any subsequent specialism, preparing students for a more humane, efficient and equitable future in medicine.
Key words: Family and Community Medicine. Primary Health Care. Medicine graduated. University Health Centers. Interdisciplinarity. Supervised Clinical Practices.
Ver y descargar artículo en pdf.
1. INTRODUCCIÓN Y ANTECEDENTES: EL IMPERATIVO DE UN CAMBIO DE PARADIGMA
La formación de los médicos del siglo XXI enfrenta el desafío de adaptarse a las necesidades cambiantes de la sociedad y los sistemas de salud.
La Academia de Medicina de Familia de España (AMFE) de la Sociedad Española de Medicina Familiar y Comunitaria (semFYC) plantea una revisión profunda del modelo educativo actual, que se considera predominantemente biomédico y hospital-céntrico (1-3).
La propuesta de la AMFE-semFYC no es solo una propuesta de una sociedad científica; es un manifiesto por la supervivencia del sistema sanitario público orientado a la inversión en salud.
El especialista en Medicina Familiar y Comunitaria (MFyC) se define como el experto en lo frecuente, lo amenazante y lo permanente (4). Sin una presencia nuclear de esta disciplina en la Universidad, el estudiantado corre el riesgo de graduarse con una visión fragmentada del ser humano, considerando «órganos enfermos» en lugar de «personas con dolencias».
La formación médica en España y en Europa se encuentra en un momento crítico de redefinición. Durante el último siglo, la enseñanza en las facultades de Medicina ha estado dominada por el modelo Flexneriano (5), un paradigma que priorizó las ciencias básicas y la especialización hospitalaria sobre la visión generalista. Si bien este enfoque permitió avances tecnológicos sin precedentes, ha generado una desconexión profunda entre lo que se enseña en las aulas y las necesidades reales de salud de la población.
Por otra parte, la pedagogía médica ha evolucionado desde las disciplinas científicas a principios de siglo, al aprendizaje basado en la resolución de problemas a mitad del siglo XX a la educación basada sobre las competencias y las personas en el siglo XXI.
En este último aspecto la especialidad de MFyC ha sido pionera.
El programa oficial de la Especialidad publicado en 2005 (6) fue el primer programa de especialidad que marcó un cambio significativo, no sólo por su paso de 3 a 4 años, sino por su apuesta hacia un modelo formativo basado en competencias e hitos competenciales.
Los puntos clave de este programa son que:
- Definió el perfil del especialista en MFyC.
- Desarrolló un enfoque competencial, superando la estructura tradicional basada meramente en tiempos de rotación y centrándose en el desarrollo de los valores y las competencias (conocimientos, habilidades y actitudes) que el residente debe adquirir.
- Marcó los “hitos de responsabilidad y progresión”: el programa introdujo la necesidad de que el residente adquiriera competencias de manera progresiva, definiendo niveles de prioridad y responsabilidad en las actividades, lo que actúa como “hitos” en su formación.
- Definió claramente la importancia del rol del Tutor.
- Determinó, no solo los contenidos específicos, sino también los esenciales y transversales, donde las mal llamadas en la actualidad competencias blandas (7) son denominadas competencias esenciales (4,6).
El programa de Medicina Familiar y Comunitaria del 2024 (4) no sólo se adapta a la Ley 44/2003 (8), como el anterior sino también al RD 589/2022 (9) y sus principales novedades con respecto al programa del 2005:
- Profundización en el enfoque en Competencias y Valores.
- Se centra en la formación en los métodos clínicos propios de la especialidad: Método Clínico Centrado en la Persona (MCCP); Método Clínico Centrado en la Familia (MCCF); Método de la Atención Clínica Mesocomunitaria (ACMC) o Gestión Clínica Poblacional (GCP); Atención Primaria Orientada a la Comunidad (APOC).
- Permite la incorporación de las “actividades profesionales confiables” (APROC).
- Nuevas Tecnologías e Investigación: IA, Big Data y fortalece la investigación clínica en AP.
- Comunicación Clínica Avanzada.
- Acreditación de Unidades Docentes: nuevos requisitos.
- Adaptación a la realidad social: amplia variedad de problemas de salud, mayor énfasis en la atención comunitaria y el trabajo en equipos interdisciplinares.
Las APROC (actividades profesionales confiable), o EPA (Entrustable Professional Activities) (10): Unidades de práctica profesional (tareas o responsabilidades) observables y medibles que se confían a un alumno o a un residente, una vez demostrada la competencia necesaria para actuar de modo autónoma. Su finalidad es servir de puente entre las competencias y la práctica clínica real, en un Contexto Médico no sólo de posgrado sino también de pregrado. Fueron introducidas para operacionalizar las competencias, y delegar confianza en el desempeño de tareas específicas. Sus tipos son APROC transversales (desarrolladas a lo largo de la formación) y específicas (propias de una especialidad particular) y su validación proviene de grupos de expertos.
Todos estos avances tan trascendentes en la especialidad deben también imbuir la formación de grado.
2. EL DIAGNÓSTICO DEL MODELO ACTUAL: LA «BURBUJA BIOMÉDICA»
La invisibilización de la Atención Primaria (3) financiera, política, mediática, asistencial, docente de grado, de investigación propicia un fenómeno preocupante: la fagocitosis hospitalocéntrica. Este concepto describe cómo la asistencia, la investigación, la gestión y la docencia pivotan exclusiva o principalmente en torno al hospital, asumiendo erróneamente que la medicina de alta complejidad tecnológica es superior a la medicina de alta complejidad humana y social de la Atención Primaria. Así, parte de los políticos, gestores, profesores universitarios, investigadores, medios de comunicación, profesionales, y la propia sociedad, asumen e interiorizan que hay un nivel asistencial superior y un nivel asistencial inferior.
2.1. El Sesgo de Prevalencia y la Falacia de Neyman
El especialista en MFyC es experto en lo frecuente, lo amenazante y lo permanente.
Programa de la Especialidad de MFyC 2024 (4)
Uno de los grandes aportes teóricos de la MFyC a la Universidad es la corrección de sesgos epidemiológicos. En el hospital, el estudiante observa casos menos frecuentes y estadios terminales de enfermedades, lo que genera una percepción distorsionada de la realidad clínica. La incorporación de la MFyC permite combatir la falacia de Neyman (sesgo de prevalencia), enseñando al alumno a prevenir, diagnosticar y abordar en estadios iniciales y a gestionar problemas de salud que nunca llegarán a un hospital porque se resuelven con eficacia en el primer nivel.
2.2. Limitaciones del Enfoque Reduccionista
El enfoque biomédico tradicional se basa en la enfermedad y es curativo y centrado en la evidencia cuantitativa. Sin embargo, la realidad clínica actual está marcada por la multimorbilidad, la fragilidad y la cronicidad. Estos problemas no tienen una solución quirúrgica o farmacológica única; requieren un abordaje que considere los determinantes sociales de la salud. La MFyC aporta el contrapunto necesario: una visión salutogénica que no solo busca la ausencia de enfermedad, sino la producción de salud en el entorno del paciente.
- La Crisis del Modelo Biomédico Reduccionista
El modelo educativo actual, influenciado por la reforma Flexner de 1910 (5), ha proporcionado avances científicos y tecnológicos significativos, como ya he comentado anteriormente, pero ha marginado la visión generalista, lo que ha llevado a una fragmentación de la persona en órganos y sistemas. Este enfoque se muestra limitado para abordar problemas de salud emergentes y prevalentes como, entre otros, la multimorbilidad, la cronicidad, la fragilidad, el dolor crónico, los malestares emocionales de origen social y la polifarmacia.
El paradigma dominante produce sesgos significativos en la formación del estudiantado, ignorando la realidad holística de la salud y la enfermedad. Se evidencia una falta de respuesta adecuada a la función central que deben tener las facultades de Medicina: formar médicos “de base” con competencias generalistas.
2.3. La Relevancia Estratégica de la Atención Primaria (AP) y la MFyC
La MFyC se posiciona como la disciplina académica nuclear y vertebradora de los estudios de Grado por múltiples motivos. Los países con una AP sólida presentan mejores indicadores de salud poblacional, como menor morbimortalidad evitable, reducción de hospitalizaciones innecesarias y mejor salud autopercibida (11-13).
El especialista en MFyC es el experto en gestionar los problemas más frecuentes, los problemas crónicos y la multimorbilidad y detectar síntomas y signos de alarma así como prevenirlos. La integración de esta visión en el currículo no solo enriquece el aprendizaje, sino que prepara mejor a los estudiantes para la realidad asistencial del Sistema Nacional de Salud (SNS), donde la mayoría de los problemas de salud se atienden y resuelven en el primer nivel asistencial (14).
3. LA IDENTIDAD CIENTÍFICA Y ACADÉMICA DE LA MFyC
Para que una disciplina sea considerada «nuclear» en la Universidad, debe demostrar un cuerpo doctrinal y un método científico propio (tabla 1).

La AMFE-semFYC detalla cuatro pilares metodológicos que transforman el acto clínico:
- Métodos Clínicos Propios: Más Allá de la Enfermedad
Se precisa trascender el método clínico biomédico convencional y la medicina basada en la evidencia (MBE) para incorporar un marco comprensivo de la salud y la enfermedad.
Los métodos clínicos de la medicina general se basan en métodos científicos tanto cuantitativos como cualitativos, integrando las humanidades y las ciencias sociales:
- Método Clínico Centrado en la Persona (MCCP).
- Método Clínico Centrado en la Familia (MCCF).
- Método de la Atención Clínica Mesocomunitaria (ACMC) o Gestión Clínica Poblacional (GCP).
- Atención Primaria Orientada a la Comunidad (APOC).
Estos métodos permiten un abordaje de alta complejidad que responde mejor a la realidad clínica del SNS que el modelo hospitalario fragmentado.
3.1. El Método Clínico Centrado en la Persona (MCCP)
Este es, quizás, el cambio más disruptivo. Mientras que el modelo hospitalario se centra en la “disease” (la enfermedad biológica), el MCCP integra la “illness” (la vivencia subjetiva de la dolencia). Distingue entre enfermedad y dolencia: la enfermedad es la patología clínica, mientras que la dolencia es la vivencia subjetiva de la enfermedad o del malestar por parte de la persona.
En el grado se necesita transformar el método clínico, y adaptarlo a lo que precisa un “médico de base” con un método especifico: el método clínico centrado en la persona (MCCP) (15).
Este método exige que el médico explore no solo los síntomas, sino las expectativas, miedos y el contexto vital del individuo. La toma de decisiones compartida no es un adorno ético, es una herramienta clínica que mejora la adherencia al tratamiento y los resultados en salud (16). Marca la forma de relacionarse los profesionales con las personas, y el desarrollo de los encuentros clínicos, suponiendo un cambio profundo con respecto al modelo biomédico. La atención centrada en la persona busca comprenderla en su totalidad, con una mirada holística que incorpora al contexto clínico el aspecto biográfico, emocional, social y cultural de la persona.
El objetivo es explorar y basar las intervenciones en la toma compartida de decisiones, así como fortalecer la relación médico/a-paciente desde la confianza y el respeto mutuo.
Por lo tanto, es un paradigma médico que considera la persona/el paciente como un individuo completo, teniendo en cuenta sus factores biológicos, familiares, cognitivos, psicológicos, sociales y culturales, además de su enfermedad o sus dolencias. Se diferencia del modelo hegemónico que tiene el enfoque biomédico clásico, y se caracteriza por centrarse en la persona y no solo en la enfermedad, involucrándose activamente en la toma de decisiones y valorando las preferencias y objetivos de las personas.
Se trata de un enfoque que busca la humanización de la asistencia sanitaria y se basa en la comunicación, la empatía y el respeto por la dignidad del paciente.
3.2. El Método Clínico Centrado en la Familia (MCCF)
Aborda la salud en el contexto de la unidad familiar, reconociendo las dinámicas relacionales y su impacto en la salud individual. Incorpora el método clínico centrado en la familia (17) que a su vez incorpora herramientas y abordajes específicos y propios (entre otros el genograma, el ciclo vital familiar y sus crisis de desarrollo, el análisis de los tipos de familia y su influencia sobre la salud, la entrevista familiar, los niveles de intervención). Aborda la salud en el contexto de la unidad familiar, reconociendo las estructuras y las dinámicas relacionales y su impacto en la salud individual y en la estabilidad familiar.
3.3. Atención Primaria Orientada a la población atendida: Gestión Clínica Poblacional y el Concepto de «Cupo»
Aplica la epidemiología y la gestión de datos al cupo o listado de personas adscritas a un médico de familia para mejorar proactivamente la salud de esa población específica.
A diferencia de otras especialidades, el médico de familia es responsable de una población definida (el cupo). Esto permite aplicar el método científico a nivel mesocomunitario. El médico de familia utiliza la epidemiología clínica para entender los riesgos de las personas adscritas a su cupo, realizando intervenciones proactivas, tras la identificación y priorización de las necesidades y problemas de este con puesta en marcha de estrategias de prevención primaria, secundaria, terciaria y cuaternaria, que evitan que la población enferme o sea sobrediagnosticada o sobremedicada (16).
3.4. Atención Primaria Orientada a la Comunidad (APOC)
La APOC es un proceso cíclico y sistemático que utiliza, entre otros métodos la investigación cuantitativa, cualitativa y participativa y la epidemiología para identificar problemas de salud, planificar, implementar y evaluar intervenciones, siendo la comunidad sujeto y objeto de la investigación. Sus etapas son el diagnóstico de salud comunitario, la priorización, la intervención y la evaluación, buscando la participación ciudadana y los activos comunitarios para mejorar la salud local con evidencia y recursos disponibles (18).
La salud no ocurre solo en la consulta. La APOC es el proceso sistemático por el cual el equipo de salud identifica no solo necesidades y estrategias sino también activos en la comunidad para mejorar el bienestar local. Enseñar esto en el grado permite que el futuro médico entienda que una prescripción de «ejercicio físico en el parque local», un “taller de pintura” o la ayuda de una ONG puede ser más efectiva que una estatina o una benzodiacepina en determinados contextos.
4. ESTRATEGIAS EDUCATIVAS DE LA AMFE-semFYC
La teoría sin práctica carece de propósito y aplicación real,
mientras que la práctica sin fundamento teórico es ciega y carece de dirección crítica.
Immanuel Kant
Para pasar de la teoría a la acción, la AMFE propuso en primer lugar la creación del observatorio de la MFyC en la universidad española y, tras su análisis, tres ejes estratégicos que deben ser adoptados por las facultades de Medicina:
4.1. El Observatorio AMFE y la Realidad Actual
El Observatorio de la MFyC en la Universidad, instaurado por la AMFE en 2023, ha permitido conocer la situación de partida y diseñar estrategias (19). Tras la evaluación de la primera encuesta del observatorio la AMFE observó 6 grandes hechos:
- La progresión de la MFyC en la universidad en asignaturas, contenidos y profesorado, aunque aún estamos lejos del nivel en el que se encuentran las universidades de otros países de nuestro entorno europeo.
- Debilidades: gran heterogeneidad en denominación, contenidos, metodologías, carga docente, profesorado y estructura propia.
- Fortalezas: implementación de metodologías docentes y evaluativas innovadoras (ECOEs, simulaciones, portafolio) lideradas por especialistas en MFyC.
- Crecimiento Docente: La aparición lenta pero constante de profesores vinculados: En 2015 había 4 titulares Médicos de familia y dedicados a la MFyC en el grado. En 2025 5 catedráticos y una catedrática, 4 MF acreditados como catedráticos aún sin plazas y 18 profesores titulares con plaza y varios pendientes de plaza, con un número creciente de PPL y una base consistente y cada vez más amplia de profesores asociados clínicos.
- La aparición lenta de estructuras docentes propias “unidades docentes universitarias de MFyC” en los departamentos
La segunda encuesta del observatorio, iniciada conjuntamente con la Conferencia Nacional de Decanos de Facultades de Medicina de España (CNDFME) en 2025, busca una evaluación más homogénea de la situación actual.
4.2. El Eje de la Asignatura Específica (12 ECTS) (figura 1) (20).
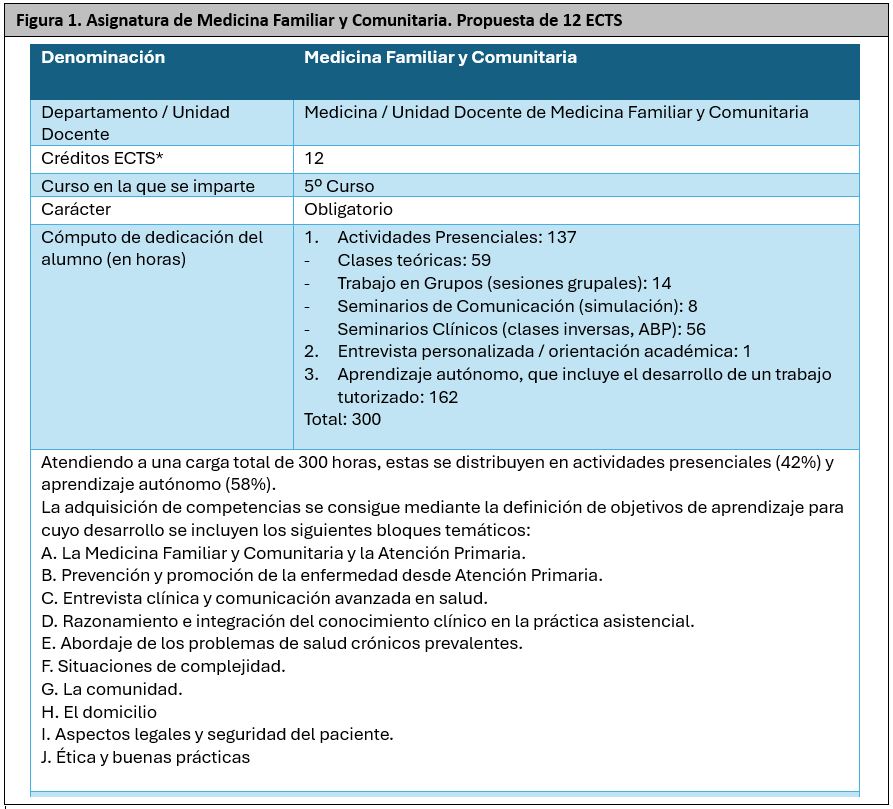
4.2.1. Naturaleza y Relevancia Estratégica
La asignatura de MFyC se establece como un pilar indispensable en la formación médica, ya que la AP es el nivel donde se resuelven la mayoría de los problemas de salud. Su integración en la universidad es vital para la sostenibilidad del Sistema Nacional de Salud, preparando a los futuros profesionales para un modelo asistencial donde la eficiencia y el uso racional de recursos son prioritarios.
4.2.2. Enfoque Docente: De la Enfermedad a la Persona
El objetivo central es desplazar el foco de la patología aislada hacia una atención centrada en la persona. Se promueve un enfoque biopsicosocial y holístico que considera:
- Factores determinantes: Género, edad, etnia, clase social y entorno cultural/espiritual.
- Gestión clínica: Capacidad para manejar la incertidumbre, centrar el razonamiento clínico sobre los síntomas y signos como carta de presentación y no sobre patologías concretas, priorizar problemas de salud y ofrecer un seguimiento longitudinal a lo largo de la vida del paciente.
- Visión familiar y comunitaria: Comprensión de la salud en el contexto de la familia y el entorno social, fomentando el trabajo en equipo multidisciplinar.
4.2.3. Estructura y Carga Académica
La asignatura está diseñada siguiendo las directrices de los Ministerios de Sanidad y Educación:
- Créditos y Ubicación: Consta de 12 créditos ECTS (300 horas totales) y se imparte idealmente en el 5.º curso, permitiendo integrar conocimientos previos.
- Distribución de horas: El 42% es actividad presencial (137 horas) y el 58% es aprendizaje autónomo (163 horas, incluyendo tutorías).
- Metodología Innovadora: Se aleja de la clase magistral tradicional para incorporar, entre otras, simulaciones, role-playing, aula inversa (flipped classroom), gamificación y aprendizaje basado en proyectos (ABP) y competencias.
4.2.4. Contenidos Curriculares (Bloques Temáticos)
El programa abarca desde la definición de la MFyC y de la AP y su organización del sistema hasta la práctica clínica avanzada, destacando:
- Comunicación: Entrevista clínica y habilidades avanzadas de relación médico-paciente.
- Clínica Integral: Abordaje de problemas prevalentes, crónicos, agudos y situaciones complejas.
- Ámbitos Especiales: Atención domiciliaria, cuidados al final de la vida y salud comunitaria.
- Marco Ético-Legal: Bioética, buenas prácticas y seguridad del paciente.
En conclusión, la asignatura busca formar médicos capaces de ofrecer una atención humana y técnica, equilibrando la excelencia clínica con la responsabilidad social y el conocimiento profundo del entorno del paciente.
4.3. El Eje de la Transversalidad (65% de Competencias)
El análisis competencial es revelador: el 65% de lo que un médico debe conocer y hacer al graduarse coincide con el programa oficial de la especialidad de MFyC (4, 21). La concordancia de las competencias a adquirir en el grado y el programa de la especialidad abre la puerta a la docencia compartida (co-docencia) en múltiples asignaturas a lo largo de los seis cursos. Se pueden implementar algunas de sus recomendaciones sin necesidad de cambios de planes de estudio, con propuestas colaborativas de co-docencia y guías docentes, alineadas con el marco legal (21). Por ejemplo, en una clase de cardiología sobre insuficiencia cardíaca, un médico de familia debería explicar la prevención clínica, el despistaje y criterios de riesgo, diagnóstico inicial en AP y seguimiento en consulta y en el domicilio, así como la conciliación diagnóstica y de la medicación, aportando la visión real de cómo vive el paciente con esa patología.
En la propuesta de transversalidad (14) “Aportaciones de la Medicina Familiar y Comunitaria al aprendizaje por competencias: avanzando hacia la transversalidad” (figura 2) se propone 60 créditos ECTS que pueden ser impartidos desde la MFyC como docencia propia o como co-docencia. Incluye valores, conocimientos y habilidades en atención basada en la persona y medicina de alta complejidad, la prevención clínica primaria, secundaria, terciaria y cuaternaria, la comunicación, la ética cotidiana, la anamnesis y la exploración física basada en el síntoma, la persona y la evidencia, la salud comunitaria… Estas competencias se estructuran en 7 categorías (competencias clínicas, comunicación, información, investigación, salud pública/sistemas, fundamentos integrados, profesionalismo/ética). Y permitirá una participación progresiva de docencia compartida a lo largo de 1º a 6º, adaptable a la situación de partida de cada universidad.
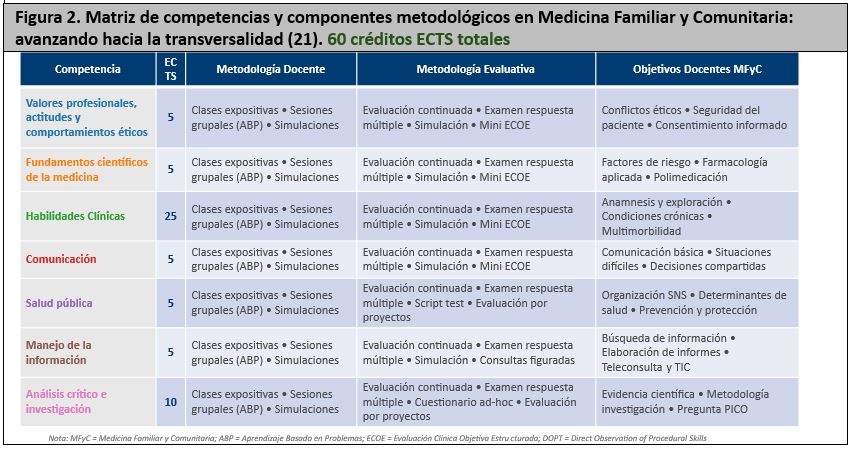
4.4. El Eje de las Prácticas Clínicas Tuteladas (PCT) (figura 3)
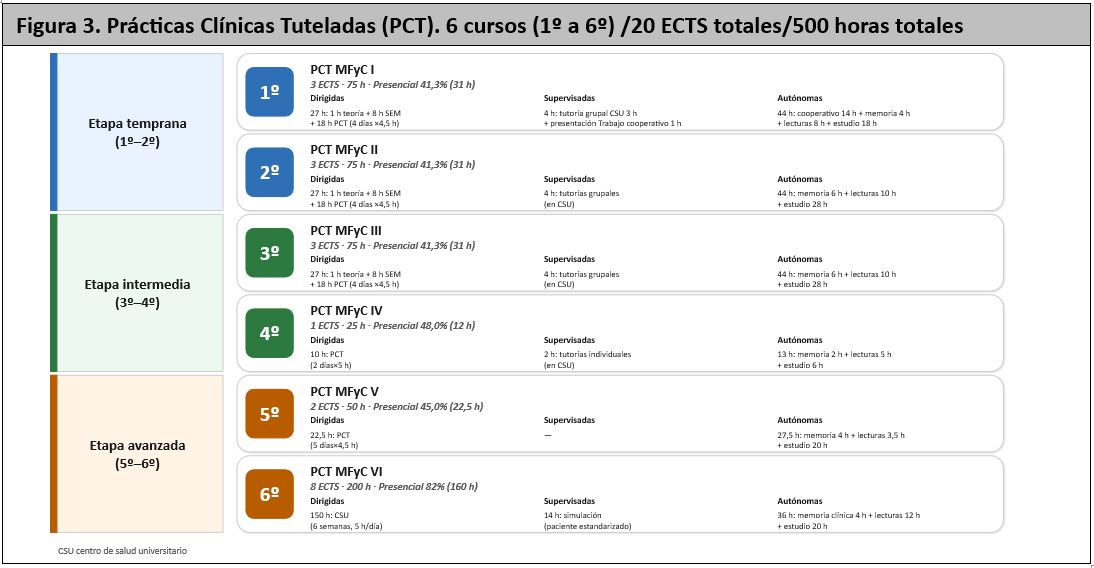
El tercer proyecto estratégico sobre contenidos es el Documento Integrado de las guías docentes de las asignaturas de las prácticas clínicas tuteladas (PCT) en Medicina Familiar y Comunitaria (22). En la actualidad, estas prácticas son escasas en algunas facultades y presentan una gran variabilidad en créditos ECTS (0-12), lo que exige un marco curricular homogéneo y evaluaciones consistentes. Globalmente, la propuesta pretende consolidar, estandarizar y actualizar las guías docentes de las PCT en MFyC para el Grado de Medicina en un Documento Integrado, apoyándose en enfoques basados en competencias, objetivos de aprendizaje y en herramientas para facilitar su implementación, actualización y evaluación continua a lo largo de los seis cursos del Grado de Medicina, siempre bajo la perspectiva de que las PCT son un eje central para el desarrollo de competencias técnicas, clínicas, comunicativas y éticas en entornos reales de la atención familiar y comunitaria. Es una propuesta de máximos y el marco puede considerarse de forma completa o por años adaptándolo a cada Facultad. Se basa en la premisa de que el contacto de los estudiantes con la MFyC (y la AP) debe ser temprano, por su impacto evidente (23-27).
Las prácticas clínicas son esenciales para «aprender a ser médicos». Las PCT en MFyC deben ser:
- Tempranas: El contacto debe iniciarse desde los primeros cursos para impactar la vocación y la visión del estudiante. El contacto ha de ser precoz para que el alumno acuda a un Centro de Salud Universitario para entender la diversidad humana antes de que algunas perspectivas lo desensibilicen.
- Longitudinales: Deben abarcar todo el grado, sumando idealmente al menos 20 créditos ECTS, culminando en un rotatorio final en sexto curso
- Rotatorio de 6º: Un periodo de inmersión total (al menos 8 ECTS) donde el alumno actúe con un médico de familia bajo supervisión, enfrentándose a la consulta real, las urgencias de AP y la atención domiciliaria.
5. EL PERFIL DEL DOCENTE Y LA ESTRUCTURA UNIVERSITARIA
La viabilidad de estas propuestas requiere cambios estructurales:
- Profesorado Permanente: es imprescindible que todas las facultades cuenten con al menos un profesor permanente (Catedrático, Titular o profesor permanente laboral -PPL-) especialista en MFyC, apoyado por una base sólida de profesores asociados clínicos.
- Creación de Estructuras: la creación formal de Unidades Docentes Universitarias (UDU) de MFyC y la designación de centros de salud universitarios son elementos estructurales necesarios para garantizar la calidad docente.
- Fomento del Doctorado: es crucial fomentar las tesis doctorales entre los médicos de familia para generar un cuerpo docente e investigador propio en la Universidad.
La integración no será real sin profesores especialistas en MFyC. AMFE celebra el avance: de 4 titulares en 2015 a una base creciente de catedráticos, titulares, PPL y asociados en 2025. Pero propone continuar sin pausa. Por otra parte, se evidencia que la MFyC todavía carece de Unidades Docentes Universitarias propias en muchos departamentos. También es vital facilitar la transición del clínico a la universidad.
La investigación en Atención Primaria debe ser valorada por las agencias de acreditación (ANECA), reconociendo que, por ejemplo, publicar sobre la gestión de la polifarmacia en ancianos tiene tanto valor científico como un estudio genético de laboratorio.
6. COMBATIR EL ESTIGMA Y FOMENTAR LA VOCACIÓN
No se puede amar lo que no se conoce, ni defender lo que no se ama.
Frase atribuida a Leonardo Da Vinci
Uno de los objetivos secundarios pero vitales es mejorar la elección vocacional. Si el estudiante solo o sobre todo cuenta con rotaciones en el hospital, solo querrá ser especialista hospitalario. La presencia de referentes (médicos de familia doctores, investigadores y docentes) en la facultad es una de las variables para que los egresados elijan la especialidad de MFyC por convicción y no por descarte. Siguiendo al “Health Education England” (28), el sistema sanitario español necesita que el 50% de sus graduados elijan esta vía para ser sostenible.
7. EPILOGO: «APRENDER A SER MÉDICOS»
“Ser médico requiere una transformación de la persona: no basta con aprender a ser médico, hay que convertirse en médico” (29). Y como menciona Letamendi, «quien solo sabe medicina, ni medicina sabe» y la MFyC aporta a la Universidad el humanismo, la ética de lo cotidiano y la ciencia de la complejidad, con un método clínico específico. No se trata solo de añadir una asignatura, sino de cambiar la cultura de las facultades para que el paciente vuelva a ser el centro del sistema.
La universidad española no sabrá todo lo que vale la Medicina de Familia hasta que no le permita ocupar el lugar nuclear que le corresponde por ley, por ciencia y por compromiso social (30).
8. CONCLUSIÓN: UN IMPERATIVO PARA EL SISTEMA NACIONAL DE SALUD
La plena integración de la MFyC en el Grado de Medicina es esencial para formar médicos que respondan a las necesidades reales del sistema sanitario y de la sociedad. La propuesta de la AMFE-semFYC es un llamado a superar el hospitalocentrismo académico y reconocer el alto valor científico, humano y social de la Atención Primaria. Formar «médicos de base» competentes en la complejidad del ser humano es el camino para construir una base sólida sobre la cual edificar cualquier especialidad posterior, preparando al estudiantado para un futuro médico más humano, eficiente y equitativo.
10 conclusiones clave en consonancia con Recomendaciones AMFE 2026 (tabla 2):
- Orientación al «Médico de Base»: La formación de grado debe alinearse con las directivas europeas y las necesidades sociales, priorizando la figura del médico generalista sobre la especialización prematura.
- Superación del Modelo Biomédico: Es necesario trascender el enfoque centrado solo en la enfermedad para adoptar métodos clínicos holísticos que atiendan a la persona, la familia, el cupo y la comunidad.
- MFyC como Disciplina Nuclear y transversal: La MFyC debe ser el eje académico central, ya que aporta el 65% de las competencias que un estudiante debe adquirir durante el grado. Por lo que debería contar con 60 créditos ECTS para esta función.
- Carga Lectiva Específica: Se recomienda la consolidación de una asignatura de MFyC con un peso mínimo de 12 créditos ECTS en todas las facultades.
- Prácticas Longitudinales: Las prácticas en centros de salud deben sumar al menos 20 créditos ECTS, iniciándose en primer curso y garantizando un contacto continuo del alumno con la AP.
- Fin del Hospitalocentrismo: Es urgente equilibrar el sistema académico para que la AP, donde se resuelve el 80-90% de los problemas de salud, tenga el mismo peso docente que el hospital.
- Expertos en la Complejidad: Los médicos de familia deben ser reconocidos como los docentes expertos en gestionar lo frecuente, lo permanente y lo amenazante desde una perspectiva científica cualitativa y cuantitativa.
- Estructura Universitaria Propia: Se requiere la creación de unidades docentes de MFyC y la designación de centros de salud universitarios mediante convenios formales.
- Cuerpo Docente Estable: Cada facultad debe contar con profesorado permanente (Catedráticos, Titulares o profesores permanentes laborales -PPL-) especialista en MFyC, apoyado por una red sólida de profesores asociados clínicos.
- Innovación Formativa y Evaluativa: La MFyC aporta metodologías y tecnologías de vanguardia (como las simulaciones, las clases inversas, la gamificación, la ECOE, el Script Concordance Test-SCT-, el Feed-Back 360º o el portafolio y la IA entre otros) que deben integrarse y reconocerse como estándares de calidad en toda la enseñanza médica.

Agradecimientos
A todos los médicos y médicas de familia que desde sus facultades de medicina están apostando por la evolución de la formación en el grado de nuestro país para conseguir mejores niveles de salud, mejores médicos/as formados/as y mayor orientación hacia las necesidades de salud de nuestra población.
Bibliografía
- Casado Vicente V, Martín Álvarez R, Polentinos Castro E, Magallón Botaya R, Bartolomé Moreno C, Aldecoa Landesa S, García Velasco G, Sisó Almirall A, Medicina familiar y comunitaria en la universidad: más necesaria que nunca. Una propuesta educativa (primera parte). Educación Médica, 2026,101170, ISSN 1575-1813, https://doi.org/10.1016/j.edumed.2026.101170. Disponible en https://www.sciencedirect.com/science/article/pii/S1575181326000227)
- Casado Vicente V, Martín Álvarez R, Polentinos Castro E, Magallón Botaya R, Bartolomé Moreno C, Aldecoa Landesa S, García Velasco G, Sisó Almirall A. Medicina familiar y comunitaria en la universidad: más necesaria que nunca. Una propuesta educativa (segunda parte), Educación Médica, 2026,101171, ISSN 1575-1813, https://doi.org/10.1016/j.edumed.2026.101171. Disponible en https://mail.google.com/mail/u/0/?tab=rm&ogbl#sent?projector=1
- Casado Vicente V. El sesgo de visibilidad de la Atención Primaria. Revista Española de Comunicación en Salud, 2025 1, 29-39 Disponible en https://doi.org/10.20318/recs.2025.8876
- Orden PJC/798/2024, de 26 de julio, por la que se aprueba y publica el programa formativo de la especialidad de Medicina Familiar y Comunitaria, los criterios de evaluación de los especialistas en formación y los requisitos de acreditación de las Unidades Docentes Multiprofesionales de Atención Familiar y Comunitaria. BOE-A-2024-15685. Consultado el 11/2/2026. Disponible en: https://www.boe.es/eli/es/o/2024/07/26/pjc798
- Flexner A. Medical Education in the United States and Canada: A Report to the Carnegie Foundation for the Advancement of Teaching. The Carnagie Foundation 1910; bulletin number four. Archivado el 16 de febrero de 2015 en Wayback Machine, Merrymount Press. OCLC 9795002. Disponible en: http://archive.carnagiefoundation.org/pdfs/library/Carnagie_Flexner_Report.pdf
- Orden SCO/1198/2005, de 3 de marzo, por la que se aprueba y publica el programa formativo de la especialidad de Medicina Familiar y Comunitaria. «BOE» núm. 105, de 3 de mayo de 2005, páginas 15182 a 15225 (44 págs.). BOE-A-2005-7188. Consultado el 11/2/2026. Disponible en https://www.boe.es/eli/es/o/2005/03/03/sco1198
- Heckman JJ, Kautz T. Hard evidence on soft skills. Labour Econ. 2012 Aug 1;19(4):451-464. doi: 10.1016/j.labeco.2012.05.014. PMID: 23559694; PMCID: PMC3612993. Disponible en https://pmc.ncbi.nlm.nih.gov/articles/PMC3612993/
- Ley 44/2003, de 21 de noviembre, de ordenación de las profesiones sanitarias. BOE núm. 280, de 22/11/2003. BOE-A-2003-21340. Consultado el 11/2/2026. Disponible en https://www.boe.es/eli/es/l/2003/11/21/44/con
- Real Decreto 589/2022, de 19 de julio, por el que se regulan la formación transversal de las especialidades en Ciencias de la Salud, el procedimiento y criterios para la propuesta de un nuevo título de especialista en Ciencias de la Salud o diploma de área de capacitación específica, y la revisión de los establecidos, y el acceso y la formación de las áreas de capacitación específica; y se establecen las normas aplicables a las pruebas anuales de acceso a plazas de formación en especialidades en Ciencias de la Salud. BOE núm. 173, de 20/07/2022. BOE-A-2022-12015. Disponible en https://www.boe.es/eli/es/rd/2022/07/19/589/con
- Ten Cate O. Competency-based education, entrustable professional activities, and the power of language. J Grad Med Educ 2013; 5: 6-7. Disponible en https://pmc.ncbi.nlm.nih.gov/articles/PMC3613319/
- Starfield B. Is primary care essential? 1994.Oct 22;344(8930):1129-33. Disponible en https://doi.org/10.1016/s0140-6736(94)90634-3
- Kringos DS, Boerma WGW, Hutchinson A, Saltman RB, editors. Building primary care in a changing Europe [Internet]. Copenhagen (Denmark): European Observatory on Health Systems and Policies; 2015. PMID: 29035488. Disponible en https://www.ncbi.nlm.nih.gov/books/NBK458728/
- Sandvik H, Hetlevik Ø, Blinkenberg J, Hunskaar S. Continuity in general practice as predictor of mortality, acute hospitalisation, and use of out-of-hours care: a registry-based observational study in Norway. Br J Gen Pract. 2022 Jan 27;72(715):e84-e90. Disponible en https://doi.org/10.3399/BJGP.2021.0340
- Ministerio de Sanidad. Informe Anual del Sistema Nacional de Salud 2024 Resumen ejecutivo. Disponible en https://www.sanidad.gob.es/estadEstudios/estadisticas/sisInfSanSNS/tablasEstadisticas/InfAnual2024/Informe_Anual_2024_Resumen_ejecutivo.pdf
- Stewart M, Belle Brown J, Weston WW, Freeman TR, Ryan BL, McWilliam CL, McWhinney IR. Medicina centrada en la persona: transformar el método clínico. 4ª ed. Barcelona: Sociedad Española de Medicina de Familia y Comunitaria (semFYC); 2025:27-50. Disponible en: https://www.semfyc.es/actualidad/semfyc-medicina-centrada-persona
- Perez-Valencia JJ, Vázquez Díaz, JR. El nuevo programa de la especialidad de medicina familiar y comunitaria: una oportunidad que no se debe perder. Aten Primaria 55 (7). Disponible en https://doi.org/10.1016/j.aprim.2023.102650.
- De la Revilla L. La familia como unidad de atención, FMC 14 (5), 2007, 1-7. Disponible en https://doi.org/10.1016/S1134-2072(07)74015-X.
- Lluís de Peray J, Montaner Gomis I. Una mirada a la Atención Primaria Orientada a la Comunidad. Comunidad. 2016;18(1). Disponible en https://comunidad.semfyc.es/wp-content/uploads/Comunidad-_-Una-mirada-a-la-Atencion-Primaria-Orientada-a-la-Comunidad.pdf
- Casado Vicente V, Martín Álvarez R, Sisó Almirall A, Aldecoa Landesa S, Magallón Botaya R, García Velasco G y grupo Colaborativo ACOAMFE G. Primer informe del Observatorio de la Academia de Medicina Familiar y Comunitaria de España (AMFE) en la universidad española, 2023. Rev Clín Med Fam. 2023;16(3):247-259. Disponible en https://dx.doi.org/10.55783/rcmf.160303
- Casado Vicente V, Sisó-Almirall A, Martín Álvarez R, Aldecoa Landesa S, Magallón Botaya R et García Velasco G. Guía Docente de la Asignatura de Medicina Familiar y Comunitaria para ser incluida en los Planes de Estudios de las Facultades de Medicina Españolas. Barcelona: Sociedad Española Medicina Familiar y Comunitaria (semFYC); 2024. DOI: 10.55783/semFYC.00002. Disponible en https://www.semfyc.es/storage/publication/asignaturaAMFE03022026.pdf
- Solanas-Saura P, Del Cura-González I, Fernández-Merino MC, Girón-Hortelano J, Medina- Abellán M, Sánchez-Calavera MA, y grupo colaborativo AMFE. Aportaciones de la Medicina Familiar y Comunitaria al aprendizaje por competencias: avanzando hacia la transversalidad. En prensa.
- Azagra-Ledesma R, Izquierdo-García N, Arauzo-Palacios D, Rubio-Prieto P. y grupo colaborativo AMFE. Documento Integrado de las guías docentes de las asignaturas de las prácticas clínicas tuteladas (PCT) en Medicina Familiar y Comunitaria. En prensa
- Frenk J, Chen L, Bhutta ZA, Cohen J, Crisp N, Evans T, Fineberg H, Garcia P, Ke Y, Kelley P, Kistnasamy B, Meleis A, Naylor D, Pablos-Mendez A, Reddy S, Scrimshaw S, Sepulveda J, Serwadda D, Zurayk H. Health professionals for a new century: transforming education to strengthen health systems in an interdependent world. 2010 Dec 4;376(9756):1923-58. Disponible en https://doi.org/10.1016/S0140-6736(10)61854-5
- Wass V, Gregory S, Petti-Saphon K. By choice not by chance. Supporting medical students towards future GP careers. Health Education England 2016. Consultado el 3 de marzo de 2026. Disponible en: https://www.medschools.ac.uk/latest/publications/by-choice-not-by-chance-supporting-students-towards-future-gp-careers/
- Lea A, Emery H, Carson J. Increasing student likelihood of becoming a general practitioner: the general practice society professional development scheme. Educ Prim Care. 2025;36:116-20. Consultado el 3 de marzo de 2026. Disponible en https://pubmed.ncbi.nlm.nih.gov/40134052/
- Thompson LSJ, Jones D. Why do students choose to do an extended GP placement? Educ Prim Care. 2024;35:109-12. Consultado el 3 de marzo de 2026. Disponible en https://discovery.dundee.ac.uk/ws/portalfiles/portal/139686766/Why_do_students_choose_to_do_an_extended_GP_placement_.pdf
- Deutsch T, Lippmann S, Frese T, Sandholzer H. Who wants to become a general practitioner? Student and curriculum factors associated with choosing a GP career – a multivariable analysis with particular consideration of practice-orientated GP courses. Scand J Prim Health Care. 2015;33: 47-53. Disponible en: https://pubmed.ncbi.nlm.nih.gov/25761999/
- Health Education England (HEE) Investing in people for health and healthcare. Workforce plan for England: proposed education and training commissions for 2016/17. London HEE; 2016. Disponible en: https://recipeforworkforceplanning.hee.nhs.uk/Portals/0/HEWM_LinksAndResources/HEE%20Workforce%20Plan%20for%20England%202016%20180516_0.pdf?ver=2016-05-31-125416-483
- Fuks A, Brawer JD. The foundation of physician ship. Perspectives in Biology and Medicina. 2012; 55:114-26. Disponible en https://pubmed.ncbi.nlm.nih.gov/22643720/
- Junta Rectora de AMFE semFYC. Web AMFE semFYC. Barcelona. semFYC. 2022. Acceso el 14 de marzo de 2026. Disponible en: https://www.semfyc.es/semfyc/universidad-amfe
